Pulmoner Tromboemboli PTE PE
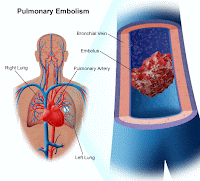
Tanımı : Pulmoner arter ve dallarının sistemik venlerden gelen venöz trombüs ile tıkanmasıdır.
Etyoloji: Pulmoner emboli (PE) derin ven trombozu (DVT) ile o kadar yakın ilişkilidir ki ayrı bir hastalıktan çok onun bir komplikasyonu olarak kabul edilir. PEnin %90ında neden DVTdur. Tanımdan anlaşıldığı gibi PE sistemik bir bölgede pıhtı oluşumu ve bunun koparak akciğerleri gelmesinin dışında bir mekanizma ile oluşmaz. Aynı zamanda PE tekrarlama riski direk olarak pulmoner arterlerin gerisinde kalan bir pıhtıya ve bunun koparak akciğerlere gelmesine bağlıdır.
Wirchow 1856 yılında venöz tromboembolizme zemin hazırlayan klinik triadı açıklamıştır:
1. Venöz staz
2. Hiperkoagülabilite
3. Damar duvarında lokal hasar (intraluminal hasar)
Bu şartları hazırlayan predispozan faktörler:
STAZ:
HİPERKOAGÜLABİLİTE PRİMER
1. Anormal fibrin oluşumuna neden olanlar:
SEKONDER
1. Koagülasyon ve fibrinolitik sistemi etkileyen nedenler:
Primer nedenler sekonder nedenlere göre çok nadirdir. Primer nedenler 1:2500-5000 ve tüm tromboembolik olayların % 4ünde sorumludur. Özellikle aile öyküsü olanlarda, genç yaşta, alışılmamış yerlerde tekrarlayan trombozlarda primer nedenler düşünülmelidir.
Kanserli olguların yaklaşık %15inde tromboemboli gelişmektedir. Bazen tromboemboli kanser ortaya çıkmadan aylar önce ortaya çıkabilmektedir. Şüpheli vakalar araştırılmalı veya takibe alınmalıdır.
DAMAR DUVARINA DİREK HASAR
FİZYOPATOLOJİ
PEnin klinik etkileri şu faktörlere bağlıdır:
Bu faktörler PEli hastalardaki klinik durumların bu kadar farklılıklar göstermesini açıklamaktadır.
Sonuçta genç ve sağlıklı bir kişi pulmoner damar yatağının %25ini tolere edebilirken yaşlı veya altta yatan hastalığı olan bir kişi dolaşım şokuna girebilmektedir.
Bu faktörler içinde en önemlisi ve tedavi girişimlerini etkileyebilecek olan faktör pulmoner damar yatağındaki tıkanmanın miktarıdır. Pulmoner sirkülasyonun %25inden fazlasının tıkanmasının sağ ventrikül afterloadunu arttırdığı çalışmalarla gösterilmiştir. Bu afterload artışı sonucu sağ ventrikül dilatasyonu ve triküspid kaçağı gelişir. Yani pulmoner arter basıncının en ufak bir artışı orta derede pulmoner damar yatağı tıkanıklığını, sağ ventrikül yetmezliği daha büyük bir yatak tıkanıklığını göstermektedir. Çalışmalarda sağ ventrikülün geniş pulmoner yatak tıkanmalarında pulmoner arter basıncını 50-60 mmHgnın üstüne çıkaramazken, kronik tromboembolik akciğer hastalığında ya da primer pulmoner hipertansiyonda tedricen suprasistemik düzeylere yükseltebildiği saptanmıştır.
Bundan başka PE sonucu oluşan pulmoner arter tıkanması sol atrium doluşunu (preload) azaltır. Sağ ventrikül dilatasyonu interventriküler septumun sola yer değiştirmesini ve böylece sol ventrikül doluşunun daha da tıkanmasına neden olur. Böylece enddiastolik basınç düşük kalır. Bu olay venöz dönüşü artıran trandelenburg manevrası gibi etkilerin ve kolloidal sıvı vermek gibi etkilerin neden hastanın dispnesini azalttığını açıklamaktadır. Oysa sol kalp kalp yetmezliğinde preloadu azaltan faktörler dispneyi azaltmaktadır.
PEde humoral faktörler de önemlidir. PEde oluşan gaz değişimi ve hemodinamik bozukluklar tıkanan damar yatağına göre beklenenin üzerindedir. Örneğin lobektomi veya pnömonektomiye sekonder damar yatağı kaybı iyi tolere edilirken lober veya majör pulmoner arter tıkanması hayati tehdit oluşturur. Yine deneysel modellerde PEde ortaya çıkan hemodinamik ve hava yolu değişikliklerini ciproheptadine (non selektif bir serotonin antagonisti) ve ketanserinin (selektif bir serotonin antagonisti) inhibe ettiği gösterilmiştir. PE sonrasında pıhtı içindeki kan elamanlarından ve endotelden serotoninden başka diğer güçlü vazoaktif maddelerin de salındığı saptanmıştır. Bunlar hem konstriktör hem de dilatör maddelerdir. Ayrıca embolizasyon sırasında vasomotor tonusu belirleyen nöral refleksler de bulunmuştur.
KLİNİK
Küçük embolilerin çoğuna tanı konamamaktadır. Çünkü bir çok hastalık seyrinde PE sıklıkla oluşur ve diğer hastalığın seyrinde küçük emboliler hasta ve hekimin dikkatini çekmez. Bu nedenle yüksek riski olduğu bilinen hastalarda klinik şüphe ile araştırmalara ve tedaviye başlanmalıdır. Klinik tablo semptomatik durumdan kardiopulmoner kollapsa kadar değişir. Dispne, plöretik göğüs ağrısı, hemoptiziden oluşan klasik tablo bir kural olmaktan çok istisnai bir durumdur. Bu ve diğer klinik bulgular sadece %35lik bir spesifiteye sahiptir.
TROMBOLİTİK TEDAVİ
Trombolitik tedavinin uygulandığı akut massif embolizm, çok ani gelişen ve antemortem tanısı
çoğunlukla konamayan bir durumdur. Bu olguların % 11'i ilk bir saat, % 43 - 80' i ilk 2 saat ve %
85 ' i ilk 6 saaat içinde ölürler (11).
Massif Embolizm Patofizyolojisi
Massif embolizmde kendini hipotansiyon ve derin hipoksemi ile gösteren klinik tablo,
hemodinamik parametrelerdeki
bozulma ve oksijenasyondaki ciddi boyutlarda ve kolay
açıklanamayan bir azalma sonucu gelişir. Başlangıçta sol ventrikül fonksiyonu ve sistemik dolaşım
korunsa bile gelişen sağ ventrikül iskemisi ve yetmezliği dolaşım kollapsına ve sonuçta sağ
ventrikül infarktüsüne yol açar ve ardından ölüm kaçınılmazdır (12).
Günümüzde bir PE olgusunda yüksek klinik kuşku ( abdominal /pelvik büyük operasyonlar,
multipl travma, immobilite, şişmanlık gibi bir veya daha fazla majör risk faktörünün bulunduğu
massif veya submassif emboli bulguları), yüksek olasılıklı sintigrafi bulgusu (nonperfüze alanların
> % 30 olması gibi) ve ekokardiyografide (ECHO) sağ ventrikül hipokinezisi varsa ölüm riskinin azaltılması ve PE nüksünün önlenmesi bakımından trombolitik tedavinin çok daha etkin olduğunu
vurgulayan yayınlar vardır (3,13,14).Varolan pıhtının bu tedavi ile hızla erimesi sonucu erken
dönemde pulmoner kan akımındaki tıkanma hızla ortadan kalkar, akciğer kanlanması yeniden
sağlanır, pulmoner arter basıncı düşer ve kardiyojenik şok önlenmiş olur (15).
Geç dönemde ise kronik pulmoner hipertansiyonun önü alındığı için yaşam kalitesi
yükselir.Trombolitik tedavi aynı zamanda pelvis ve derin bacak venalarındaki trombüsü de
erittiğinden PE nüksü de engellenir.
Hastane Bölümleri > Göğüs Hastalıkları > Pulmoner Tromboemboli
Tanımı : Pulmoner arter ve dallarının sistemik venlerden gelen venöz trombüs ile tıkanmasıdır.
Etyoloji: Pulmoner emboli (PE) derin ven trombozu (DVT) ile o kadar yakın ilişkilidir ki ayrı bir hastalıktan çok onun bir komplikasyonu olarak kabul edilir. PEnin %90ında neden DVTdur. Tanımdan anlaşıldığı gibi PE sistemik bir bölgede pıhtı oluşumu ve bunun koparak akciğerleri gelmesinin dışında bir mekanizma ile oluşmaz. Aynı zamanda PE tekrarlama riski direk olarak pulmoner arterlerin gerisinde kalan bir pıhtıya ve bunun koparak akciğerlere gelmesine bağlıdır.
Wirchow 1856 yılında venöz tromboembolizme zemin hazırlayan klinik triadı açıklamıştır:
1. Venöz staz
2. Hiperkoagülabilite
3. Damar duvarında lokal hasar (intraluminal hasar)
Bu şartları hazırlayan predispozan faktörler:
STAZ:
- Uzun süreli immobilizasyon
- Uzamış yatak istirahati
- Anestezi
- KKY / Kor pulmonale
- Gebeliğin geç dönemi ve doğumdan sonraki birkaç hafta
- Varisler
HİPERKOAGÜLABİLİTE PRİMER
1. Anormal fibrin oluşumuna neden olanlar:
- AT III eksikliği
- Protein C ve bunun koafaktörü olan Protein S eksikliği
- Heparin Kofaktör II eksikliği
- Plazminojen eksikliği
- Plazminojen aktivatör (PA) eksikliği
- Plazminojem aktivatör inhibitör (PAI) fazlalığı
- Alfa 2 antiplazmin eksikliği
- Disfibrinojenemi
- Homosistünüri
- Paroksismal Noktürnal Hemoglobinüri (PNH)
- Lupus Antikoagülanı
SEKONDER
1. Koagülasyon ve fibrinolitik sistemi etkileyen nedenler:
- Malignite
- Gebelik
- Nefrotik Sendrom
- Oral KS (Estrojen) kullanımı
- Myeloproliferatif hastalıklar
- DM
- Hiperlipidemi
- PNH
- Heparine bağlı trombositopeni (Beyaz Pıhtı Sendromu)
- Antikardiolipin antikoları
- 3. Vasküler Sistemi Etkileyenler
- Venöz Staz
- Polisitemia Vera
- Orak hücreli anemi
- Sferositoz
- Paraproteinemiler
- Vaskülitler (enfeksiyon, radyasyon, kronik oklüziv arter hastalığı, Behçet hastalığı)
- Yapay yüzeyler
Primer nedenler sekonder nedenlere göre çok nadirdir. Primer nedenler 1:2500-5000 ve tüm tromboembolik olayların % 4ünde sorumludur. Özellikle aile öyküsü olanlarda, genç yaşta, alışılmamış yerlerde tekrarlayan trombozlarda primer nedenler düşünülmelidir.
Kanserli olguların yaklaşık %15inde tromboemboli gelişmektedir. Bazen tromboemboli kanser ortaya çıkmadan aylar önce ortaya çıkabilmektedir. Şüpheli vakalar araştırılmalı veya takibe alınmalıdır.
DAMAR DUVARINA DİREK HASAR
- Travma
- Cerrahi
- Emboli yapan en önemli madde trombüstür (%90-95). Bunun dışında nontrombotik emboli yapan nedenler şunlardır:
- Hava
- Amniotik Sıvı
- Tümör Depozitleri
- Yağ
- Santral Venöz Kateter fragmanları
- Septik artıklar
FİZYOPATOLOJİ
PEnin klinik etkileri şu faktörlere bağlıdır:
- Tıkanan damar yatağının genişliği
- Serotonin, Tromboxan A2 gibi aktive plateletlerden salınan humoral faktörler
- Daha önceden kardiopulmoner hastalığın varlığı veya yokluğu
- Hastanın yaşı ve genel sağlık durumu
Bu faktörler PEli hastalardaki klinik durumların bu kadar farklılıklar göstermesini açıklamaktadır.
Sonuçta genç ve sağlıklı bir kişi pulmoner damar yatağının %25ini tolere edebilirken yaşlı veya altta yatan hastalığı olan bir kişi dolaşım şokuna girebilmektedir.
Bu faktörler içinde en önemlisi ve tedavi girişimlerini etkileyebilecek olan faktör pulmoner damar yatağındaki tıkanmanın miktarıdır. Pulmoner sirkülasyonun %25inden fazlasının tıkanmasının sağ ventrikül afterloadunu arttırdığı çalışmalarla gösterilmiştir. Bu afterload artışı sonucu sağ ventrikül dilatasyonu ve triküspid kaçağı gelişir. Yani pulmoner arter basıncının en ufak bir artışı orta derede pulmoner damar yatağı tıkanıklığını, sağ ventrikül yetmezliği daha büyük bir yatak tıkanıklığını göstermektedir. Çalışmalarda sağ ventrikülün geniş pulmoner yatak tıkanmalarında pulmoner arter basıncını 50-60 mmHgnın üstüne çıkaramazken, kronik tromboembolik akciğer hastalığında ya da primer pulmoner hipertansiyonda tedricen suprasistemik düzeylere yükseltebildiği saptanmıştır.
Bundan başka PE sonucu oluşan pulmoner arter tıkanması sol atrium doluşunu (preload) azaltır. Sağ ventrikül dilatasyonu interventriküler septumun sola yer değiştirmesini ve böylece sol ventrikül doluşunun daha da tıkanmasına neden olur. Böylece enddiastolik basınç düşük kalır. Bu olay venöz dönüşü artıran trandelenburg manevrası gibi etkilerin ve kolloidal sıvı vermek gibi etkilerin neden hastanın dispnesini azalttığını açıklamaktadır. Oysa sol kalp kalp yetmezliğinde preloadu azaltan faktörler dispneyi azaltmaktadır.
PEde humoral faktörler de önemlidir. PEde oluşan gaz değişimi ve hemodinamik bozukluklar tıkanan damar yatağına göre beklenenin üzerindedir. Örneğin lobektomi veya pnömonektomiye sekonder damar yatağı kaybı iyi tolere edilirken lober veya majör pulmoner arter tıkanması hayati tehdit oluşturur. Yine deneysel modellerde PEde ortaya çıkan hemodinamik ve hava yolu değişikliklerini ciproheptadine (non selektif bir serotonin antagonisti) ve ketanserinin (selektif bir serotonin antagonisti) inhibe ettiği gösterilmiştir. PE sonrasında pıhtı içindeki kan elamanlarından ve endotelden serotoninden başka diğer güçlü vazoaktif maddelerin de salındığı saptanmıştır. Bunlar hem konstriktör hem de dilatör maddelerdir. Ayrıca embolizasyon sırasında vasomotor tonusu belirleyen nöral refleksler de bulunmuştur.
KLİNİK
Küçük embolilerin çoğuna tanı konamamaktadır. Çünkü bir çok hastalık seyrinde PE sıklıkla oluşur ve diğer hastalığın seyrinde küçük emboliler hasta ve hekimin dikkatini çekmez. Bu nedenle yüksek riski olduğu bilinen hastalarda klinik şüphe ile araştırmalara ve tedaviye başlanmalıdır. Klinik tablo semptomatik durumdan kardiopulmoner kollapsa kadar değişir. Dispne, plöretik göğüs ağrısı, hemoptiziden oluşan klasik tablo bir kural olmaktan çok istisnai bir durumdur. Bu ve diğer klinik bulgular sadece %35lik bir spesifiteye sahiptir.
TROMBOLİTİK TEDAVİ
Trombolitik tedavinin uygulandığı akut massif embolizm, çok ani gelişen ve antemortem tanısı
çoğunlukla konamayan bir durumdur. Bu olguların % 11'i ilk bir saat, % 43 - 80' i ilk 2 saat ve %
85 ' i ilk 6 saaat içinde ölürler (11).
Massif Embolizm Patofizyolojisi
Massif embolizmde kendini hipotansiyon ve derin hipoksemi ile gösteren klinik tablo,
hemodinamik parametrelerdeki
bozulma ve oksijenasyondaki ciddi boyutlarda ve kolay
açıklanamayan bir azalma sonucu gelişir. Başlangıçta sol ventrikül fonksiyonu ve sistemik dolaşım
korunsa bile gelişen sağ ventrikül iskemisi ve yetmezliği dolaşım kollapsına ve sonuçta sağ
ventrikül infarktüsüne yol açar ve ardından ölüm kaçınılmazdır (12).
Günümüzde bir PE olgusunda yüksek klinik kuşku ( abdominal /pelvik büyük operasyonlar,
multipl travma, immobilite, şişmanlık gibi bir veya daha fazla majör risk faktörünün bulunduğu
massif veya submassif emboli bulguları), yüksek olasılıklı sintigrafi bulgusu (nonperfüze alanların
> % 30 olması gibi) ve ekokardiyografide (ECHO) sağ ventrikül hipokinezisi varsa ölüm riskinin azaltılması ve PE nüksünün önlenmesi bakımından trombolitik tedavinin çok daha etkin olduğunu
vurgulayan yayınlar vardır (3,13,14).Varolan pıhtının bu tedavi ile hızla erimesi sonucu erken
dönemde pulmoner kan akımındaki tıkanma hızla ortadan kalkar, akciğer kanlanması yeniden
sağlanır, pulmoner arter basıncı düşer ve kardiyojenik şok önlenmiş olur (15).
Geç dönemde ise kronik pulmoner hipertansiyonun önü alındığı için yaşam kalitesi
yükselir.Trombolitik tedavi aynı zamanda pelvis ve derin bacak venalarındaki trombüsü de
erittiğinden PE nüksü de engellenir.
Hastane Bölümleri > Göğüs Hastalıkları > Pulmoner Tromboemboli
Üyeliksiz yorum yapmak içim: Adı/Url kısmını seçin sadece isminizi yazın yeterlidir.
EmoticonEmoticon